Introduction : Le nerf vague – L’autoroute du système nerveux
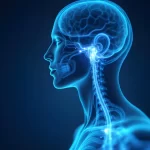
Le nerf vague (nerf crânien X) est le plus long nerf du système nerveux autonome et une partie clé du réseau parasympathique « repos et digestion ». Il s’étend du tronc cérébral jusqu’au cou, puis dans la poitrine et l’abdomen, se connectant au cœur, aux poumons, à l’intestin et à d’autres organes. 1. Souvent appelé l’information du corps autoroute, il transporte des signaux qui aident à réguler la fréquence cardiaque, la digestion et même les réponses immunitaires via la voie cholinergique anti-inflammatoire 2,1, ces dernières années, tonus vagal – une mesure de l’activité du nerf vague – a suscité un intérêt croissant à la fois dans la recherche scientifique et les communautés de bien-être. Ce regain d’intérêt est en partie alimenté par la théorie polyvagale de Stephen Porges, qui relie l’activité vagale à la régulation émotionnelle et au lien social 3. En effet, la théorie polyvagale est devenue populaire parmi certains cliniciens et patients pour son explication de la façon dont les dynamiques du nerf vague sont liées au stress, à la sécurité et même à la récupération après un traumatisme. 3. Parallèlement, des chercheurs comme Kevin Tracey ont mis en lumière le rôle crucial du nerf vague dans le contrôle de l’inflammation, créant le terme « réflexe inflammatoire » pour décrire comment les signaux vagaux peuvent rapidement freiner les réponses immunitaires 2. Ces idées ont suscité l’intérêt pour stimulation du nerf vague (SNV) comme stratégie thérapeutique. Traditionnellement, SNV signifiait un dispositif implanté, mais aujourd’hui il y a un enthousiasme croissant pour les approches non invasives pour stimuler le nerf vague et améliorer « le ton vagal ». Dans cet article, nous explorerons l’anatomie et les fonctions du nerf vague, ce qui peut mal tourner lorsque ce système est déséquilibré, ainsi que des méthodes fondées sur des preuves – allant des exercices de respiration aux dispositifs avancés – pour stimuler thérapeutiquement le nerf vague.
Anatomie du nerf vague : les voies à travers le corps

Le nerf vague prend sa source dans la moelle allongée du tronc cérébral et des méandres (« vagus » est le mot latin pour errant) à travers le corps, avec des branches qui innervent la gorge, le cœur, les poumons et l’appareil digestif 1. Il existe en fait deux nerfs vagues (gauche et droit), qui transportent ensemble les signaux sensoriels (afférents) des organes vers le cerveau et les signaux moteurs (efférents) du cerveau vers les organes. Lorsque le nerf vague descend, il s’entrelace avec d’autres nerfs et dégage des branches, telles que la branches cardiaques au cœur et branches pulmonaires aux poumons 4. Dans l’abdomen, il forme des réseaux (plexus) qui influencent l’estomac, les intestins, le foie et d’autres organes 4. Cette large portée permet au nerf vague d’agir comme un régulateur principal de la fonction et de l’homéostasie des organes internes.
Notamment, le nerf vague a aussi un petit branche auriculaire qui atteint la peau de l’oreille externe – plus précisément des parties du conduit auditif et de l’oreillette (oreille externe) 5. En fait, les recherches anatomiques montrent que cela branche auriculaire du nerf vague (ABVN) est essentiellement le seulement branche du nerf vague qui vient à la surface du corps 6. Cela signifie que l’oreille externe est une porte d’entrée unique pour accéder directement au nerf vague sans procédure invasive. L’ABVN (parfois appelé Le culot d’Arnold) fournit des fibres sensorielles à des zones comme le tragus et le cymba conchae de l’oreille 5. La stimulation de cette zone (par exemple avec des pinces d’électrode ou des dispositifs auriculaires) peut activer les voies vagales, comme le confirment les preuves de neuroimagerie. 7,8. D’un point de vue anatomique, cette petite branche nerveuse a une importance démesurée : elle constitue un point d’entrée pratique pour la SNV thérapeutique – un fait qui a conduit au développement de SNV auriculaire transcutanée (taVNS) méthodes, dont nous discuterons plus tard.
Fonctions clés du nerf vague
La portée étendue du nerf vague se traduit par un large éventail de fonctions physiologiques. Globalement, le nerf vague aide à maintenir homéostasie – l’équilibre interne du corps. Par l’intermédiaire de ses fibres efférentes (motrices), le nerf vague exerce une influence apaisante sur les organes cibles : il ralentit la fréquence cardiaque, stimule les processus digestifs et favorise le repos. Par exemple, l’entrée vagale dans le stimulateur cardiaque ralentit la fréquence sinusale, ce qui explique pourquoi un tonus vagal élevé est associé à une fréquence cardiaque de repos plus faible et à une plus grande variabilité de la fréquence cardiaque (un marqueur de la santé cardiovasculaire) 9. Les signaux vagaux vers l’intestin stimulent le péristaltisme et la sécrétion, favorisant ainsi une digestion efficace. Il est important de noter que le nerf vague est également un élément clé de la réponse antistress. L’activation vagale peut contrecarrer les effets de « lutte ou fuite » du système nerveux sympathique, en produisant une réponse de relaxation (d’où la respiration profonde ou la méditation, qui augmentent l’activité vagale, ont tendance à induire le calme).

De plus, le nerf vague est l’épine dorsale sensorielle du soi-disant « axe intestin-cerveau. » Jusqu’à 80 % des fibres vagales sont afférentes, transportant l’information des organes internes vers le cerveau. 1. Ces signaux informent le cerveau sur l’état du corps – tout, de la tension artérielle et du contenu en nutriments de l’intestin à la présence d’inflammation. Sur la base de cet apport sensoriel, les voies du réflexe vagal aident à réguler l'inflammation et l'immunité. En 2002, Tracey et ses collègues ont démontré que la stimulation du nerf vague peut supprimer la libération de cytokines pro-inflammatoires lors d’une inflammation systémique, ce qui a donné naissance au concept d’un réflexe anti-inflammatoire cholinergique 2. Le nerf vague y parvient via une voie dans laquelle les efférents vagaux libèrent de l’acétylcholine qui agit sur les cellules immunitaires (par exemple, les macrophages) pour ralentir la production de cytokines inflammatoires. 1. Ce contrôle neural « câblé » de l’immunité est un mécanisme élégant par lequel le système nerveux peut rapidement freiner une inflammation excessive – essentiellement un frein sur le système immunitaire pour éviter que les dommages ne réagissent de manière excessive. 2.
Le nerf vague influence également systèmes de neurotransmetteurs et fonction cérébrale. Les afférences vagales se projettent vers le noyau du tractus solitaire (NTS) dans le tronc cérébral, qui à son tour se connecte aux régions qui régulent l’humeur et l’excitation (comme le locus coeruleus et le noyau du raphé dorsal). Il a été démontré que la stimulation des voies vagales active le système cholinergique dans le cerveau, impliqué dans l’apprentissage et la mémoire. 10. En fait, des chercheurs ont observé que la stimulation du nerf vague peut améliorer la consolidation de la mémoire et les performances cognitives, probablement en stimulant les neuromodulateurs comme l’acétylcholine et la noradrénaline dans des circuits cérébraux clés 11,10. Ceci sous-tend l’intérêt de la stimulation vagale pour des conditions comme la maladie d’Alzheimer et la dépression. Cliniquement, la thérapie SNV implantée (décrite plus en détail ci-dessous) s’est avérée améliorer l’humeur chez certains patients, ce qui a conduit à son approbation comme traitement adjuvant pour la dépression réfractaire En 2005 12. Le rôle des nerfs vagues dans santé mentale est un domaine de recherche intense : un faible tonus vagal a été lié à l’anxiété et aux troubles de l’humeur, tandis que les interventions qui augmentent l’activité vagale (des exercices de respiration profonde aux dispositifs SNV) sont souvent corrélées à une réduction de l’anxiété et à une amélioration de la résilience émotionnelle 13,14. En résumé, le nerf vague est une autoroute de communication bidirectionnelle critique entre le cerveau et le corps, régulant le fonctionnement des organes viscéraux, les réponses immunitaires, et même certains aspects de la chimie cérébrale qui affectent notre état mental 1,15.
Déséquilibre du système nerveux autonome : lorsque la lutte, la fuite ou le gel prennent le dessus

Le système nerveux autonome a deux divisions primaires : la sympathique (« combattre ou fuir ») et la parasympathique (« reposer et digérer »). Dans des conditions normales, ces systèmes s’équilibrent dynamiquement entre eux. Le nerf vague, en tant que principal conduit parasympathique, exerce un effet de freinage sur le cœur et d’autres organes, favorisant des états calmes (parfois appelés « frein vagal »). Cependant, le stress chronique peut faire pencher la balance vers sympathicotonie, écrasant le frein vagal. Dans un état d’activation durable de lutte ou de fuite, les hormones du stress restent élevées, le rythme cardiaque et la pression artérielle restent élevés, et la digestion et le sommeil sont perturbés. Au fil du temps, ce déséquilibre autonome contribue à l’anxiété, à l’insomnie, à l’hypertension et aux problèmes métaboliques. Des recherches en psychophysiologie ont montré qu’une activité vagale inadéquate (tonus vagal faible) est associée à une régulation émotionnelle moins bonne et à une réactivité au stress plus élevée. 13. Le modèle d’intégration neuroviscérale de Thayer et Lane postule qu’un nerf vague fonctionnant correctement est crucial pour inhiber l’activation excessive des circuits du stress ; si ce tonus vagal inhibiteur fait défaut, les réponses au stress peuvent s’enchaîner (une boucle de rétroaction positive), contribuant à l’anxiété et à la dérégulation de l’humeur. 13.
Au-delà de la lutte ou de la fuite, le nerf vague est également impliqué dans le Réponse « geler » – un état défensif extrême d’immobilisation. La théorie polyvagale différencie les voies vagales en deux branches : un système vagal ventral associé à un engagement social sûr, et une système vagal dorsal qui, lorsqu’il est déclenché dans des situations mettant la vie en danger, peut produire un état de gel ou d’arrêt (semblable à un animal faisant le mort) 16. Cette réponse vagale dorsale peut se manifester par une syncope ou une conservation extrême de l’énergie, et on pense qu’elle sous-tend l'« effondrement » ou la réponse dissociative que certaines personnes subissent en cas de traumatisme. Dans la vie moderne, les stimuli chroniques (comme le stress incessant ou les traumatismes passés) peuvent évoquer de manière inappropriée des aspects de cette réponse d’arrêt, entraînant des symptômes tels que la fatigue, une tension artérielle basse ou un engourdissement émotionnel. Porges et d’autres ont suggéré que certains cas de dépression ou de fatigue chronique impliquent un état vagal dorsal dérégulé – essentiellement un dépassement de la réponse parasympathique dans un mode d’immobilisation. Dans l’ensemble, qu’il s’agisse d’overdrive sympathique ou de gel vagal mal adapté, déséquilibre du système nerveux autonome peut causer des ravages sur la santé physique et mentale. De nombreuses approches thérapeutiques (du biofeedback sur la variabilité de la fréquence cardiaque au yoga) visent explicitement à rétablir l’équilibre vagal-sympathique, en atténuant la réponse de combat/fuite tout en évitant les réponses de gel excessives.
Causes de la dysfonction du nerf vague
Qu’est-ce qui peut provoquer un dysfonctionnement du nerf vague ou diminuer son tonus ? Les chercheurs sont encore en train d’élucider les causes, mais plusieurs facteurs ont été mis en cause :
- Stress chronique : Un stress psychologique ou physique persistant peut supprimer l’activité vagale et entraîner une baisse du tonus vagal au fil du temps. 13. Le stress émotionnel est lié à une variabilité réduite de la fréquence cardiaque (un indicateur de la fonction vagale) et peut altérer la sensibilité des réflexes vagaux. Essentiellement, le frein vagal devient moins réactif en cas de stress chronique, car le système sympathique prédomine.
- l'inflammation et l'infection : L’inflammation systémique peut interférer avec la signalisation vagale. Le nerf vague aide à détecter et à moduler l’inflammation, mais si les cytokines inflammatoires sont constamment élevées, il peut émousser les boucles de rétroaction vagale. Notamment, certaines infections peuvent déclencher un dysfonctionnement lié au nerf vague. Par exemple, l’infection par le virus d’Epstein-Barr (EBV) – surtout si elle est réactivée ultérieurement (comme cela a été observé chez certains patients atteints de la COVID longue – a été supposée altérer les voies vagales et contribuer aux symptômes chroniques. 17. Dans des études animales, des molécules inflammatoires comme l’interleukine-1 peuvent activer les afférences vagales et induire un « comportement de maladie » (fatigue, malaise, diminution de l’appétit), et couper le nerf vague prévient bon nombre de ces symptômes. 18,19. Cela suggère qu’une activation immunitaire excessive (par exemple lors d’infections graves ou de maladies auto-immunes) pourrait altérer la fonction du nerf vagal ou sa réactivité. Les patients atteints de troubles tels que la polyarthrite rhumatoïde ou la maladie inflammatoire de l’intestin présentent souvent une tonicité vagale réduite, et une stimulation de l’activité vagale (même par SNV implantée) a été explorée pour lutter contre l’inflammation. 2,1.
- Neuropathies virales : Certains virus peuvent affecter directement le nerf vague. Par exemple, il existe des spéculations selon lesquelles le SARS-CoV-2 (le virus responsable de la COVID-19) pourrait endommager les fibres sensorielles ou les noyaux vagaux chez certains patients, étant donné l’implication du nerf vague dans la régulation des fonctions pulmonaires, cardiaques et intestinales (qui sont souvent perturbées lors d’une COVID longue). La réactivation de l’EBV, comme indiqué, pourrait également endommager ou enflammer les voies vagales. 17.
- Maladies neurodégénératives : Des conditions comme le diabète (qui peut causer une neuropathie périphérique) ou les troubles neurodégénératifs peuvent altérer les nerfs autonomes, y compris le nerf vague. La maladie de Parkinson, par exemple, est associée à une dysfonction vagale précoce (certains chercheurs avancent même l’hypothèse que la pathologie parkinsonienne pourrait se propager de l’intestin au cerveau via le nerf vague). Les patients atteints de la maladie d’Alzheimer ont souvent une activité parasympathique altérée. Dans un modèle murin de la maladie d’Alzheimer, la stimulation du nerf vague a déplacé les microglies (cellules immunitaires cérébrales) d’un état proinflammatoire à un état neuroprotecteur. 20,21, laissant entendre que la dysfonction vagale pourrait exacerber la neuroinflammation dans de tels troubles. À l’inverse, la stimulation du nerf vague est étudiée comme un moyen d’améliorer les fonctions cognitives au début de la maladie d’Alzheimer. 20,21.
- Mauvais sommeil : Le sommeil et le tonus vagal sont étroitement liés. Un sommeil profond et réparateur stimule naturellement l’activité vagale (ce qui se traduit par une fréquence cardiaque plus lente et une forte variabilité de la fréquence cardiaque la nuit). L’insomnie chronique ou l’apnée du sommeil peuvent abaisser le tonus vagal de base. En retour, un faible tonus vagal peut contribuer aux problèmes de sommeil – un cercle vicieux.
- Problèmes intestinaux et alimentation : Puisque le vagus surveille l’état de l’intestin, les problèmes gastro-intestinaux chroniques peuvent perturber les voies vagales. Par exemple, une dysbiose ou une infection de longue date dans l’intestin pourrait entraîner un déclenchement continu des afférences vagales (signe de détresse), ce qui pourrait désensibiliser le nerf au fil du temps. Les carences en nutriments (comme les vitamines B) qui affectent la santé nerveuse pourraient également jouer un rôle dans la neuropathie vagale
Il convient de noter que mesurer la « dysfonction » du nerf vague est difficile – les cliniciens s’appuient souvent sur des indicateurs tels que la variabilité de la fréquence cardiaque ou des tests de réflexes (par exemple, le réflexe nauséeux, dont le nerf vague assure la médiation). Néanmoins, lorsque le vagus est sous-performant, les conséquences – d’une inflammation accrue à l’anxiété – peuvent être considérables. C’est pourquoi les interventions qui peuvent restaurer un tonus vagal sain sont d’un grand intérêt.
Historique et évolution de la stimulation du nerf vague (SNV)
Utiliser l’électricité pour stimuler le nerf vague a une histoire intrigante. Les premières tentatives remontent au 19ème siècle, lorsque les scientifiques ont expérimenté la stimulation de la région carotidienne (où le vagus se déplace) pour traiter l’épilepsie 22. Ces premières incursions n’ont pas eu beaucoup de succès, mais elles ont planté la graine pour la stimulation du nerf vague comme thérapie. Passons à la fin du 20e siècle : après des études animales prometteuses, un implantable Dispositif VNS a été développé pour un usage humain. En 1997, la FDA a approuvé la thérapie VNS pour épilepsie réfractaire – les patients ayant des crises non contrôlées par un médicament. Ce dispositif implanté, à peu près de la taille d’un chronomètre, est placé chirurgicalement dans la poitrine avec un fil enroulé autour du nerf vague gauche dans le cou. Il délivre des impulsions électriques intermittentes au nerf vague. Les essais sur l’épilepsie ont montré que la SNV pouvait réduire de manière significative la fréquence des crises chez certains patients, bien qu’avec des réponses variables. Par la suite, en 2005, VNS a également été approuvé pour dépression résistante au traitement 12 après des études cliniques, il a été constaté que l’humeur de certains patients s’améliorait grâce à la stimulation vagale.
La SNV implantable a fourni une nouvelle bouée de sauvetage à certains patients, mais elle présente des inconvénients. Une intervention chirurgicale est nécessaire pour implanter le dispositif et la bobine, avec des risques d’infection ou de lésions nerveuses (bien que faibles). De plus, la stimulation du nerf vague dans le cou peut produire des effets secondaires tels que toux, douleurs à la gorge ou enrouement de la voix en raison de la propagation du courant vers les nerfs laryngés. 23. Un effet secondaire significatif est une modification de la voix ou une légère paralysie des cordes vocales – les patients signalent souvent que leur voix devient rauque lors de la stimulation 23. D’autres effets secondaires courants incluent l’inconfort au cou, la toux ou l’essoufflement pendant une stimulation 23. Malgré ces problèmes, plus de 100 000 dispositifs SNV implantables ont été implantés dans le monde entier pour l’épilepsie et la dépression. Des études à long terme suggèrent que certains patients continuent de présenter des avantages (réduction des crises, stabilisation de l’humeur) avec la SNV chronique, et le dispositif peut être ajusté ou éteint extérieurement par un aimant si nécessaire.
Le succès de la SRV implantée – et ses limites – a conduit à un virage vers des approches moins invasives. Vers les années 2010, des chercheurs ont commencé à explorer SNV transcutané, stimulant le nerf vague de l’extérieur du corps. Deux voies principales ont été essayées : le vagus cervical (à travers la peau du cou) et la branche auriculaire (sur l’oreille). La stimulation du nerf vague cervical avec des électrodes de surface sur le cou (comme dans certains appareils pour les céphalées) peut activer les fibres vagales, mais l’approche auriculaire (taVNS) a suscité un intérêt particulier en raison de l’emplacement accessible de l’ABVN. Fondamentalement, les SNV non invasifs (souvent appelés nVNS) a été trouvé avec un beaucoup profil de risque plus faible – pas de chirurgie, et les effets secondaires (comme une légère irritation cutanée ou des picotements) étaient mineurs en comparaison 24. Au milieu des années 2010, le premier portable stimulateurs auriculaires de la SNV étaient testés dans des essais cliniques pour une gamme de conditions : épilepsie, migraine, dépression, acouphènes, et plus encore 22. Les premiers résultats ont été encourageants, amenant certains chercheurs à conclure que les SNV non invasifs, bien qu’un peu moins puissants que ceux implantés, « présentent une plus grande sécurité » et peuvent permettre effets physiologiques similaires dans certaines applications 24. En Europe, plusieurs dispositifs de SNV transcutanés ont obtenu l’approbation du marquage CE dans les domaines de la douleur et de la psychiatrie, et en 2018, la FDA a approuvé un stimulateur vagal externe pour le traitement des céphalées en grappe. Nous sommes maintenant dans une ère où la SNV n’est pas seulement une thérapie de neuromodulation implantée, mais aussi un intervention à domicile, à main levée pour moduler potentiellement les réponses au stress, l’inflammation, et plus encore.
Auricular VNS : pourquoi l’oreille change la donne

La stimulation du nerf vague par l’oreille a ouvert un nouveau chapitre dans la neuromodulation. branche auriculaire du nerf vague (ABVN) rend cela possible – comme indiqué précédemment, il fournit une passerelle pour influencer les voies vagales simplement en appliquant des électrodes à des points spécifiques de l’oreille externe. Le cymba conchae (une région de la conque de l’oreille) et le tragus ce sont deux zones d’innervation vagale qui sont couramment ciblées. D’un point de vue pratique, le VNS auriculaire présente plusieurs avantages par rapport au VNS traditionnel (à col) :
- Non invasif et plus sûr : Il n’est pas nécessaire de recourir à la chirurgie ou à l’implantation. Un petit clip d’électrode ou un dispositif semblable à un écouteur peut délivrer la stimulation. Cela élimine les risques chirurgicaux et réduit considérablement les effets secondaires. Les patients utilisant une SNV auriculaire rapportent parfois des picotements ou un léger inconfort à l’oreille, mais il manque la toux ou les changements de voix observés avec les implants SNV cervicaux car la stimulation est plus localisée et plus douce. Une revue systématique récente a confirmé que le taVNS est généralement sûr et bien toléré, avec des effets principalement légers et transitoires. 25.
- Self-administered and convenient : Les dispositifs VNS auriculaires peuvent être utilisés à domicile, par le patient lui-même. Généralement, un appareil se clipse sur l’oreille et s’attache à un petit stimulateur (environ de la taille d’un téléphone ou plus petit). Les séances peuvent être quotidiennes. Cela met le traitement entre les mains du patient (avec les conseils d’un clinicien), plutôt que de nécessiter des procédures à l’hôpital. La facilité de l’auto-administration signifie que les patients peuvent intégrer la stimulation vagale dans leur routine quotidienne – un peu comme faire un entraînement pour le système nerveux.
- Branche accessible = dosage quotidien : Parce que l’oreille est si accessible, les patients peuvent recevoir stimulation fréquente sans risque. La SNV implantée est souvent programmée pour fonctionner pendant 30 secondes toutes les 5 minutes toute la journée, ce qui est efficace, mais si un effet indésirable se produit, vous devez l’éteindre. Avec la SNV auriculaire, les patients peuvent faire, disons, deux ou trois séances de 15 minutes par jour selon leurs besoins. La capacité à « doser » facilement et régulièrement le nerf vague peut être essentielle pour les maladies chroniques (de même que des médicaments quotidiens sont nécessaires pour gérer la tension artérielle ou le diabète).
- Stimulation ciblée : Fait intéressant, les données issues d’études d’IRMf montrent que la stimulation de l’ABVN dans l’oreille gauche active des régions du tronc cérébral et cortical similaires à celles stimulant le nerf vague cervical. 7,8. Cela indique que la SNV auriculaire engage des circuits vagaux centraux. Certaines études suggèrent même que certains emplacements de l’oreille pourraient activer préférentiellement des voies spécifiques – par exemple, la stimulation du cymba conchae contre le tragus pourrait avoir des effets légèrement différents sur la fréquence cardiaque ou l’activation cérébrale. 26. La recherche en cours examine les cibles auriculaires optimales et les paramètres de stimulus pour divers objectifs thérapeutiques (par exemple, réduire la douleur ou réduire l’anxiété).
- Aucune interférence avec le cou ou le cœur : Le SNV auriculaire évite la stimulation directe des fibres près de la branche cardiaque (la raison pour laquelle le SNV implanté est généralement du côté gauche est de minimiser l’effet sur le rythme cardiaque). Ainsi, il n’a pas été observé que la stimulation auriculaire provoque une bradycardie importante ou d’autres effets secondaires cardiaques – un facteur de sécurité important. Bien sûr, toute personne ayant un stimulateur cardiaque ou une maladie cardiaque grave ne devrait utiliser ces dispositifs que sous surveillance médicale, mais dans l’ensemble, la voie de l’oreille semble intrinsèquement plus sûre pour le cœur.
The résultat financier est que la SNV auriculaire offre un moyen relativement sans risque de puiser dans le vaste potentiel de guérison du nerf vague. Elle a démocratisé la thérapie VNS – ce qui n’était autrefois disponible que par le biais de la neurochirurgie peut maintenant être réalisé avec un appareil portable. Compte tenu de ces avantages, il n’est pas surprenant que l’intérêt pour taVNS ait explosé au cours de la dernière décennie. Des laboratoires académiques aux start-up, beaucoup travaillent maintenant sur l’optimisation des stimulateurs du nerf vague basés sur les oreilles. Dans les sections suivantes, nous examinerons les deux rudimentaire AND hightech méthodes pour activer le nerf vague, et les preuves qui les sous-tendent.
Techniques populaires d’activation du nerf vague (approches DIY)
Bien avant l’existence des stimulateurs électroniques du nerf vague, les gens ont intuitivement découvert des moyens d’influencer le nerf vague à travers diverses pratiques. De nombreuses techniques de relaxation traditionnelles et habitudes de bien-être stimulent les voies vagales. Ici, nous comparons quelques-unes des plus populaires. techniques d’activation du nerf vague à faire soi-même – leurs propositions de mécanismes, de preuves et d’avantages/inconvénients :
| Technique | Mécanisme proposé | Preuve d'efficacité | Avantages | Contre |
| Respiration profonde | La respiration diaphragmatique lente augmente le tonus vagal en activant les récepteurs d’étirement dans les poumons et en déclenchant les réflexes vagaux. 9. L’allongement de la phase d’expiration est particulièrement vagusstimulant. | Montré pour réduire le rythme cardiaque et la pression artérielle. Jerath et al. (2006) ont émis l’hypothèse que la respiration lente du pranayama « réinitialise » le système autonome vers une dominance parasympathique. 9,27. Des études cliniques ont établi un lien entre le rythme respiratoire et l’amélioration de la variabilité du rythme cardiaque, ainsi qu’une réduction de l’anxiété. | Facile, gratuit et accessible partout. Peut produire un apaisement immédiat. Améliore également la concentration et l’oxygénation. | Nécessite de la pratique pour un bénéfice maximal (les débutants peuvent ne pas respirer assez profondément). Les effets sont temporaires, sauf s’ils sont observés régulièrement. Une anxiété sévère peut rendre la respiration lente difficile au début. |
| Fredonner / Scander | Une vocalisation douce (par exemple, fredonner « OM » ou chanter) provoque des vibrations dans les cordes vocales et l’oreille moyenne qui peuvent stimuler la branche auriculaire du nerf vague. 28. Expirer lentement en fredonnant déclenche également le réflexe du diaphragme et de la respiration vagale. | L’imagerie cérébrale lors du chant « OM » montre une désactivation des régions limbiques du cerveau associée au stress, ce qui correspond à un apport vagal accru au cerveau. 28. De manière anecdotique, beaucoup rapportent que fredonner ou chanter les apaise – probablement via une modulation vagale du rythme cardiaque. Certains thérapeutes intègrent le gargarisme ou la répétition comme exercices vagaux (bien que les essais formels soient limités). | Simple et apaisant ; peut se faire discrètement (fredonner) ou en groupe (chanter, chanter). Aucun équipement nécessaire. Améliore également le contrôle des cordes respiratoires et vocales. | Nombre limité de recherches cliniques directes spécifiques au tonus vagal. Les effets peuvent varier – tout le monde ne trouve pas le bourdonnement relaxant. Le chant fort n’est pas toujours réalisable dans la vie quotidienne. Les personnes ayant des problèmes d’audition peuvent en tirer moins de bénéfices de la stimulation vibratoire. |
| Exposition au froid (réflexe de plongée) | Asperger le visage ou le cou avec de l’eau froide (ou des douches froides sur tout le corps) déclenche le réflexe de plongée des mammifères, qui via le nerf vague ralentit considérablement le rythme cardiaque et détourne le sang vers les organes centraux. 29,30. Ce réflexe, médié par les voies vagales, est destiné à conserver l’oxygène – et a pour effet secondaire d’induire le calme | Même sans respiration, l’exposition au froid du visage augmente la variabilité de la fréquence cardiaque à haute fréquence, indiquant une activation vagale accrue 31,32. Beaucoup de gens rapportent qu’un bain de glace ou une douche froide « répare » leur humeur et réduit l’anxiété aiguë – probablement par un ralentissement du cœur induit par voie vagale et une poussée d’endorphines. Les chercheurs en UVA confirment que le dunk face eau-froide peut rapidement diminuer la fréquence cardiaque et l’anxiété, grâce aux fibres nerveuses du nerf vague qui signalent au cerveau de déclencher la réponse de plongée parasympathique. 29,33. | Un soulagement rapide peut se produire en quelques secondes ou minutes. Aucun outil spécial n’est nécessaire (juste de l’eau froide). Peut être très utile lors de crises de panique ou de stress aigu pour induire un calme physiologique via le nerf vague. | Le choc du froid est inconfortable pour beaucoup. Ne convient pas si vous souffrez de certaines maladies cardiaques (un ralentissement soudain du rythme cardiaque provoqué par le vagin peut provoquer des étourdissements). Les effets sont à court terme (un calme rapide, pas une solution durable pour le stress chronique). De plus, tout le monde ne peut pas ou ne doit pas faire des immersions complètes à froid – commencez doucement (eau fraîche sur le visage). |
| Méditation et yoga | La méditation de pleine conscience et les pratiques de yoga intègrent une respiration lente, une posture et une concentration mentale qui améliorent collectivement l’activité vagale. La méditation augmente souvent le repose-toi et digère state by quieting the sympathetic drive. Yoga, especially styles emphasizing pranayama (breath control) and relaxation, stimulates the vagus through breathing and perhaps direct stretches of vagal nerve pathways in the neck/chest. | Numerous studies link mind–body practices to higher vagal tone. For example, mindfulness training has been associated with improvements in heart rate variability and stress resilience 14. Tang et al. (2015) reviewed how meditation can remodel brain circuits and improve autonomic regulation. Certain yoga poses (like inversions) also activate baroreceptors and vagal reflexes. While individual results vary, overall the evidence suggests regular meditation/ yoga shifts the nervous system toward parasympathetic dominance (lowering heart rate, blood pressure, and cortisol). | Well-studied and with broad health benefits beyond vagal tone (improved mood, concentration, flexibility, etc.). Can be tailored to individual abilities (meditation is accessible even to those with limited mobility). Effects can be long-lasting with habitual practice – essentially “training” your nervous system. | Requires time, consistency, and learning proper techniques. Some may find it difficult to sit still and meditate initially (ironically those with low vagal tone may feel restless). Yoga carries a minor risk of injury if done improperly. It may take weeks to months of practice to see significant objective changes in vagal tone. |
Each of these DIY methods taps into the vagus nerve in its own way. They are generally low-risk and can be combined (e.g. a yoga session that includes deep breathing and chanting “OM” covers three methods!). It’s important to note that while these techniques have promising evidence and make intuitive sense, individual responses differ. Some people might respond dramatically to breathing exercises, while others find meditation more effective. These self-regulation tools are best seen as part of a holistic approach to tone the vagus nerve and balance the autonomic nervous system.
Scientific Evidence on Auricular VNS

Moving from home techniques to high-tech devices, what does research show about auricular VNS (aVNS) in clinical contexts? Over the past decade, aVNS has been tested in a wide range of pilot studies and clinical trials. Here is a snapshot of findings across various domains:
- santé mentale: Several studies suggest aVNS can improve symptoms of anxiety and depression. For instance, an open-label trial of transcutaneous VNS in patients with major depressive disorder with peripartum onset (postpartum depression) found significantly reduced depression scores over 6 weeks of daily at-home stimulation 34,35. By the trial’s end, 74% of participants had a clinically significant response and over 60% went into remission 36,37– notably high rates for a hard-to-treat condition (though without a placebo control, more research is needed). In generalized anxiety disorder, small studies have reported reductions in anxiety levels with daily auricular VNS use compared to sham. Patients often report feeling calmer and sleeping better after a few weeks of aVNS. Neuroimaging studies give insight into why: aVNS can increase activity in brain regions that regulate mood and decrease reactivity of stress circuits 8,11. There is also early evidence that aVNS may help PTSD symptoms, by promoting a physiological state of safety that could complement psychotherapy.
- Fonction cognitive: One of the most intriguing findings comes from cognitive neuroscience. In 2015, Jacobs et al. demonstrated that a single session of auricular VNS significantly boosted associative memory performance in healthy older adults 38,39. In their randomized crossover study, participants were better at remembering face–name pairs when receiving mild tragus stimulation versus sham 38,39. This suggests that aVNS can enhance memory encoding, likely by activating neuromodulatory systems in the brain (as discussed, vagal activation can increase acetylcholine and norepinephrine release, which aid memory). This finding has spurred interest in aVNS as a potential therapy for early Alzheimer’s disease or mild cognitive impairment. Trials are underway to see if repeated aVNS might slow cognitive decline or improve attention and memory in patients. Even in healthy individuals, researchers (including at Maastricht University) have explored aVNS for brain training – for example, examining whether stimulating the ear during learning tasks can improve neuroplasticity. So far, results are mixed but promising: one group found enhanced memory and alertness in volunteers using aVNS compared to sham 38,40.
- Cardiovascular and Inflammatory Effects: Since the vagus nerve controls heart rate and inflammation, it makes sense to examine those outcomes. Short-term aVNS has been shown to modulate heart rate variability (HRV) – an indicator of vagal cardiac control. In a controlled experiment, Badran et al. noted that certain stimulation parameters (e.g. 10 Hz pulses) delivered to the tragus could acutely increase HRV and even slightly reduce heart rate in healthy adults 26,41. This cardiac-vagal engagement is modest but suggests that aVNS might benefit conditions like heart failure or arrhythmias where increasing vagal tone is desirable. On the inflammatory front, aVNS has been tested in disorders like rheumatoid arthritis and inflammatory bowel disease. One pilot in patients with Crohn’s disease (using an ear clip stimulator daily) showed reduced C-reactive protein (a blood inflammation marker) and improved disease activity scores, hinting at an anti-inflammatory effect. A systematic review in 2021 noted that across studies, aVNS tends to lower levels of inflammatory cytokines like TNF-alpha and interleukin-6, although results vary and more large trials are needed 42,43. Excitingly, a small study in long COVID patients with fatigue found that four weeks of daily aVNS led to subjective improvements in fatigue and cognitive fog, and some normalization of inflammatory markers – possibly by reining in an overactive immune response.
- Gastrointestinal Disorders: Given the vagus’ crucial role in gut motility and secretion, investigators have tried aVNS for conditions such as gastroparesis (delayed stomach emptying), functional dyspepsia, and irritable bowel syndrome (IBS). A recent randomized trial in patients with functional dyspepsia showed that four weeks of auricular VNS (at either 10 Hz or 25 Hz) improved symptoms significantly more than sham stimulation 44. Patients reported less bloating, nausea, and stomach pain, and objective tests showed slightly improved gastric emptying. In IBS, especially the constipation-predominant type, studies have found that aVNS can relieve abdominal pain and improve bowel habits 45. For example, one trial in IBS-C patients found a 50% reduction in abdominal pain frequency and increases in weekly spontaneous bowel movements with daily aVNS versus sham over 8 weeks 45. The mechanism may involve vagal modulation of gut-brain signaling, reducing visceral hypersensitivity (the vagus telling the brain “all is calm in the gut”) and normalizing motility. Researchers at Maastricht University published findings suggesting aVNS can enhance communication between the gut and brain regions involved in reward and pain modulation 46. And in adolescents with IBS, a small study even observed beneficial changes in gut microbiome diversity after several weeks of auricular VNS 47.
Overall, the scientific evidence, while still emerging, paints a picture of broad therapeutic potential for transcutaneous auricular VNS. It is being explored in neurological disorders (epilepsy, migraine, stroke rehabilitation), psychiatric disorders (depression, anxiety, PTSD), cardio-metabolic conditions (POTS – postural orthostatic tachycardia syndrome, hypertension, diabetes), and inflammatory or pain syndromes (arthritis, fibromyalgia). Many of these studies are early-phase or small sample size, so it’s important not to overstate results. Yet, consistent themes are reduction in sympathetic overactivity, improvement in vagal markers (like HRV), reduction in inflammatory indicators, and patient-reported improvements in symptoms.
One specific device often referenced in aVNS research is the Nurosym wearable (by Parasym). Nurosym is a CE-marked auricular VNS device that resembles a small earpiece; it delivers controlled electrical pulses to the tragus area. Unlike some DIY stimulators, it’s been used in numerous clinical collaborations. In fact, Nurosym (and similar devices) have been or are being studied with institutions like UCLA, King’s College London, and Maastricht University in conditions ranging from chronic fatigue to stroke recovery. For example, researchers at King’s College Hospital are trialing an ear vagus stimulator in stroke patients undergoing rehabilitation, to see if stimulation during physical therapy can speed up motor recovery 48,49. (This approach builds on US studies where invasive VNS paired with rehab improved stroke outcomes – now we test if ear VNS can do the same without surgery.) At UCLA, studies are examining if daily aVNS can help patients with long COVID gold postural tachycardia (POTS) by recalibrating autonomic function. And at Maastricht, as noted, trials have looked at cognitive enhancement and IBS. Nurosym itself is marketed as a general wellness device for stress, sleep, and focus, but importantly it is backed by ongoing research – making it one of the more validated options in the burgeoning wearable VNS market.
In summary, while large-scale Phase III trials are still needed in many areas, the evidence so far suggests that auricular VNS is a promising tool to influence the brain-body axis. It offers a kind of “digital drug” that can nudge the autonomic nervous system toward balance, with ripple effects on inflammation, mood, and organ function. The coming years should bring more clarity on which conditions benefit the most, optimal dosing regimens, and long-term effects of chronic use. But even the current data provide hope that stimulating your vagus nerve through your ear could become a commonplace, science-backed therapy for whole-body wellness.
questions fréquemment posées
A: For most people, yes – it appears very safe. Unlike implanted VNS which requires surgery, transcutaneous aVNS is non-invasive. Reported side effects in studies are usually minor: slight skin irritation on the ear, tingling, or a pressure sensation during stimulation. A systematic review of taVNS safety found no serious adverse events across hundreds of patients, concluding that aVNS is a feasible and well-tolerated thérapie 25. However, aVNS is not recommended for individuals with electrical implants like pacemakers or those with epilepsy unless under medical supervision, as the effects on seizure threshold are still being studied. Always start with low intensity if you’re new to aVNS, and consult a healthcare provider especially if you have underlying medical conditions.
A: This can vary by individual and condition. Some people notice an immediate calming effect (e.g. feeling more relaxed, breathing easier after a 15-minute session). For clinical outcomes, like improvements in depression or digestion, it often takes a few weeks of regular use. In the postpartum depression study mentioned, significant mood improvements accrued over 4–6 weeks of daily stimulation 34,35. In trials for pain or IBS, reductions in symptoms were seen after a few weeks of consistent daily sessions. Essentially, while acute physiological changes (heart rate, etc.) occur during each stimulation, the therapeutic benefits on complex symptoms likely require repeated stimulation over time – akin to physical therapy for your nervous system. Patience and consistency are key; many protocols suggest using the device daily for at least a month to gauge its benefits
A: Research is ongoing, but evidence exists for: depression and anxiety (especially hard-to-treat cases, as an adjunct to other treatments), PTSD, headaches (migraine and cluster), IBS and functional gut disorders, autoimmune conditions (rheumatoid arthritis, Crohn’s disease – vagal stimulation may reduce inflammatory flares), and post-stroke rehabilitation (to enhance motor recovery). People with chronic fatigue syndrome gold long COVID have also reported improvements in energy and cognitive function anecdotally. Additionally, healthy individuals are using aVNS for stress reduction, better sleep, and focus. While it’s not a panacea, the vagus nerve’s broad role means stimulating it can have system-wide effects – from calming the mind to soothing the gut. It’s important to set realistic goals and use aVNS as a complement, not replacement, to standard medical care for any condition.
A: Anyone with a cardiac pacemaker, implanted defibrillator, or other electrical implant should not use electronic stimulators without medical approval – the electrical pulses could (in theory) interfere with such devices. Those with epilepsy should consult their neurologist; paradoxically, while VNS is an approved epilepsy treatment, any neuromodulation should be professionally guided in epilepsy due to the small risk of affecting seizure patterns. If you have low blood pressure or a history of fainting (vasovagal syncope), be cautious – vagus stimulation might trigger a faint in very susceptible individuals (although this is uncommon with gentle auricular pulses). Pregnant women should also seek medical advice before using aVNS, as strong vagal stimulation might theoretically affect uterine contractions (again, no direct evidence of harm, but caution is prudent). Finally, avoid placing electrodes on irritated or wounded skin on the ear. In general, if you have major medical issues, get a thumbs-up from your doctor first.
A: Absolutely. In fact, it’s often best used in combination with other approaches. For mental health conditions, aVNS can augment antidepressant medications or psychotherapy by putting the body in a calmer state more receptive to healing. In inflammatory or pain conditions, it can work alongside drugs (e.g. imagine using aVNS plus an anti-inflammatory medication to tackle rheumatoid arthritis from both angles). There are also intriguing combinations being studied: for instance, pairing aVNS with exposure therapy in PTSD, to help patients stay grounded during trauma processing; or with physical therapy in stroke rehab, to potentially accelerate neuroplasticity (the King’s College stroke trial is an example). No significant adverse interactions have been noted between aVNS and medications. The main consideration is to time things appropriately – e.g. do not use aVNS at the exact same moment as a transcranial magnetic stimulation (TMS) session or other electrotherapy, to avoid any interference (space them out by an hour or more). Otherwise, think of aVNS as a supportive modality that can synergize with lifestyle changes (exercise, diet), stress management, and standard medical treatments.
Conclusion: Why Understanding the Vagus Nerve Matters
The vagus nerve is a literal lifeline connecting brain to body, and an essential regulator of our physiological and emotional health. As science unravels the myriad ways vagal signals keep us balanced – from calming the heart, to digesting food, to toning down inflammation and anxiety – it becomes clear that nurturing one’s vagus nerve is pivotal for overall wellness. When the vagus is in harmony, we tend to feel grounded, resilient, and healthy. Conversely, when vagal tone is low or the nerve is thrown off-kilter, multiple systems can suffer. Fortunately, we live in an exciting time where ancient wisdom (like the benefits of deep breathing and meditation) converges with cutting-edge biomedical technology (like auricular VNS devices) to give us tools for enhancing vagal function.
For those struggling with stress-related ailments, depression, gut disorders, or autoimmune diseases, therapies targeting the vagus nerve offer a novel and promising avenue – often with few side effects. Even for those in good health, incorporating vagus-friendly practices (such as breathing exercises or cold finish showers) could boost your resilience in our stress-filled modern world. And if you seek more intensive help, clinically-tested options like Nurosym and other aVNS devices are increasingly accessible to consumers, bringing what used to be a specialized hospital therapy right to your home. Before long, stimulating your vagus nerve might be as commonplace as taking a daily supplement.
In summary, the humble vagus nerve carries immense influence over mind and body. By understanding its role and how to engage it, we gain a powerful lever to shift our physiology toward balance and healing. The emerging research is painting a hopeful picture: whether through a simple “Om” chant or a sophisticated medical device, tapping into the vagus nerve’s superhighway can lead to better health outcomes. The story of the vagus nerve exemplifies the intricate connection between the brain, body, and behavior – and it gives credence to the idea that by modulating our biology, we can profoundly affect our well-being. As research continues to evolve, the vagus nerve stands out as a key frontier in medicine, one that could unlock new treatments for some of our most challenging health issues. In the meantime, don’t hesitate to show your vagus nerve some love – your body and brain will thank you for it.
L’article ne constitue en aucun cas un avis médical. Veuillez consulter un professionnel de la santé agréé avant de commencer tout traitement. Ce site peut recevoir des commissions à partir des liens ou produits mentionnés dans cet article.
Références
Badran, B. W., Mithoefer, O. J., Summer, C. E., LaBate, N. T., Glusman, C. E., Badran, A. W., … & George, M. S. (2018). Short trains of transcutaneous auricular vagus nerve stimulation (taVNS) have parameterspecific effects on heart rate. Brain Stimulation, 11(4), 699–708. https://doi.org/10.1016/j.brs.2018.04.004
Berthoud, H. R., & Neuhuber, W. L. (2000). Functional and chemical anatomy of the afferent vagal system. Autonomic Neuroscience, 85(1–3), 1–17. https://doi.org/10.1016/S1566-0702(00)00215-0
Bonaz, B., Picq, C., Sinniger, V., Mayol, J. F., & Clarençon, D. (2013). Vagus nerve stimulation: from epilepsy to the cholinergic anti-inflammatory pathway. Neurogastroenterology & Motility, 25(3), 208–221. https://doi.org/10.1111/nmo.12076
Dantzer, R., O’Connor, J. C., Freund, G. G., Johnson, R. W., & Kelley, K. W. (2008). From inflammation to sickness and depression: when the immune system subjugates the brain. Nature Reviews Neuroscience, 9(1), 46–56. https://doi.org/10.1038/nrn2297
Frangos, E., Ellrich, J., & Komisaruk, B. R. (2015). Non-invasive access to the vagus nerve central projections via electrical stimulation of the external ear: fMRI evidence in humans. stimulation cérébrale, 8(3), 624–636. https://doi.org/10.1016/j.brs.2014.11.018
Groves, D. A., & Brown, V. J. (2005). Vagal nerve stimulation: a review of its applications and potential mechanisms that mediate its clinical effects. Neuroscience & Biobehavioral Reviews, 29(3), 493–500. https://doi.org/10.1016/j.neubiorev.2005.01.004
Jacobs, H. I. L., Riphagen, J. M., Razat, C. M., Wiese, S., & Sack, A. T. (2015). Transcutaneous vagus nerve stimulation boosts associative memory in older individuals. Neurobiology of Aging, 36(5), 1860–1867. https://doi.org/10.1016/j.neurobiolaging.2015.02.023
Jerath, R., Edry, J. W., Barnes, V. A., & Jerath, V. (2006). Physiology of long pranayamic breathing: neural respiratory elements may provide a mechanism that explains how slow deep breathing shifts the autonomic nervous system. Medical Hypotheses, 67(3), 566–571. https://doi.org/10.1016/j.mehy. 2006.02.042
Kaczmarczyk, R., Tejera, D., Simon, B. J., & Heneka, M. T. (2018). Microglia modulation through external vagus nerve stimulation in a murine model of Alzheimer’s disease. Journal of Neurochemistry, 146(1), 76– 85. https://doi.org/10.1111/jnc.14284
Porges, S. W. (2001). The polyvagal theory: phylogenetic substrates of a social nervous system. International Journal of Psychophysiology, 42(2), 123–146. https://doi.org/10.1016/S0167-8760(01)00162-3
Porges, S. W. (2009). The polyvagal theory: New insights into adaptive reactions of the autonomic nervous system. Cleveland Clinic Journal of Medicine, 76(Suppl 2), S86–S90. https://doi.org/10.3949/ccjm. 76.s2.17
Tang, Y.-Y., Hölzel, B. K., & Posner, M. I. (2015). The neuroscience of mindfulness meditation: how the brain changes shape with practice. Nature Reviews Neuroscience, 16(4), 213–225. https://doi.org/10.1038/ nrn3916
Thayer, J. F., & Lane, R. D. (2000). A model of neurovisceral integration in emotion regulation and dysregulation. Journal of Affective Disorders, 61(3), 201–216. https://doi.org/10.1016/ S0165-0327(00)00338-4
Yuan, H., & Silberstein, S. D. (2016). Vagus nerve and vagus nerve stimulation, a comprehensive review: Part II. Headache, 56(2), 259–266. https://doi.org/10.1111/head.12650
1, 12, 15 Vagus nerve stimulation: from epilepsy to the cholinergic anti-inflammatory pathway –
Pubmed
https://pubmed.ncbi.nlm.nih.gov/23360102/
2 The inflammatory reflex – PubMed
https://pubmed.ncbi.nlm.nih.gov/12490958/
3, 16 Polyvagal theory – Wikipedia
https://en.wikipedia.org/wiki/Polyvagal_theory
4 Functional and chemical anatomy of the afferent vagal system – PubMed
https://pubmed.ncbi.nlm.nih.gov/11189015/
5 Auricular branch of vagus nerve – Wikipedia
https://en.wikipedia.org/wiki/Auricular_branch_of_vagus_nerve
6 Transcutaneous Auricular Vagus Nerve Stimulation – PubMed Central
https://pmc.ncbi.nlm.nih.gov/articles/PMC8192665/
7, 8 Non-invasive Access to the Vagus Nerve Central Projections via Electrical Stimulation of the External Ear: fMRI Evidence in Humans – PubMed
https://pubmed.ncbi.nlm.nih.gov/25573069/
9, 27 Physiology of long pranayamic breathing: neural respiratory elements may provide a mechanism that explains how slow deep breathing shifts the autonomic nervous system – PubMed
https://pubmed.ncbi.nlm.nih.gov/16624497/
10, 11 Better insight into the vagus nerve’s link to brain | ScienceDaily
https://www.sciencedaily.com/releases/2022/07/220728134052.htm
13 A model of neurovisceral integration in emotion regulation and dysregulation – PubMed
https://pubmed.ncbi.nlm.nih.gov/11163422/
14 Heart rate variability is enhanced in controls but not maladaptive …
https://www.sciencedirect.com/science/article/abs/pii/S0167876015002159
17 The role of Epstein–Barr virus and the gut–brain axis – PMC
https://pmc.ncbi.nlm.nih.gov/articles/PMC11041741/
18, 19 Cytokine, Sickness Behavior, and Depression – PMC
https://pmc.ncbi.nlm.nih.gov/articles/PMC2740752/
20, 21 Microglia modulation through external vagus nerve stimulation in a murine model of Alzheimer’s disease – PubMed
https://pubmed.ncbi.nlm.nih.gov/29266221/
22, 24 Vagus Nerve and Vagus Nerve Stimulation, a Comprehensive Review: Part II – PubMed
https://pubmed.ncbi.nlm.nih.gov/26381725/
23 Vagus Nerve Stimulation (VNS): What It Is, Uses & Side Effects
https://my.clevelandclinic.org/health/treatments/17598-vagus-nerve-stimulation
25 Safety of transcutaneous auricular vagus nerve stimulation (taVNS)
https://www.nature.com/articles/s41598-022-25864-1
26, 41 Transcutaneous auricular vagus nerve stimulation and heart rate …
https://www.sciencedirect.com/science/article/abs/pii/S1566070221001247
28 Neurohemodynamic correlates of ‘OM’ chanting – LWW.com
https://journals.lww.com/ijoy/fulltext/2011/04010/neurohemodynamic_correlates_of__om__chanting__a.2.aspx
29, 30, 33 Does Dunking Your Head in Water Ease Anxiety? Ask This Professor’s Diving Mice | College and Graduate School of Arts and Sciences, University of Virginia
https://www.as.virginia.edu/does-dunking-your-head-water-ease-anxiety-ask-professors-diving-mice
31, 32 Face immersion increases vagal activity as assessed by heart rate variability – PubMed
https://pubmed.ncbi.nlm.nih.gov/9367278/
34, 35, 36, 37 Effect of transcutaneous auricular vagus nerve stimulation on major depressive disorder with peripartum onset: A multicenter, open-label, controlled proof-of-concept clinical trial (DELOS-1) – PubMed
https://pubmed.ncbi.nlm.nih.gov/35932937/
38, 39, 40 Transcutaneous vagus nerve stimulation boosts associative memory in older individuals – PubMed
https://pubmed.ncbi.nlm.nih.gov/25805212/
42, 43 Auricular Vagus Neuromodulation – A Systematic Review on Quality of Evidence and Clinical Effects | medRxiv
https://www.medrxiv.org/content/10.1101/2020.11.26.20239509v1.full-text
44 Transcutaneous Auricular Vagal Nerve Stimulation Is Effective for …
https://pubmed.ncbi.nlm.nih.gov/37787432/
45 Efficacy and Safety of Transcutaneous Auricular Vagus Nerve
https://journals.lww.com/ajg/fulltext/9900/efficacy_and_safety_of_transcutaneous_auricular.1490.aspx
46 Vagus nerve stimulation increases stomach-brain coupling via a …
https://www.brainstimjrnl.com/article/S1935-861X(22)00197-8/fulltext
47 Transcutaneous vagus nerve stimulation: a new strategy … – Frontiers
https://www.frontiersin.org/journals/aging-neuroscience/articles/10.3389/fnagi.2024.1334887/full
48 49 Kings College trials stimulation therapy for stroke patients – BBC News
https://www.bbc.co.uk/news/articles/crmzyr7nx1lo
- Neuro-Immune Interactions: Exploring the Anti-Inflammatory Role of the Vagus Nerve – Liu et al. (2025, Int. Immunopharmacol.). This recent review highlights that VNS strongly activates the “cholinergic anti‐inflammatory pathway” and the HPA axis, leading to reduced pro‐inflammatory cytokines. VNS causes acetylcholine release onto immune cells (via α7nACh receptors), which suppresses cytokine production (e.g. TNF-α, IL-6) and alleviates inflammation. The authors cite both animal and human data showing VNS lowers systemic inflammatory markers and benefits conditions like diabetes, Crohn’s disease, ARDS, etc.
Source: Liu, Z., Chen, Y., Wang, H., & Xu, J. (2025). Neuro-immune interactions: Exploring the anti-inflammatory role of the vagus nerve. International Immunopharmacology, 123, 110752. https://doi.org/10.1016/j.intimp.2025.110752
- A Comprehensive Review of Vagus Nerve Stimulation for Depression – Austelle et al. (2022, neuromodulation). This narrative review summarizes four decades of VNS research in mood disorders. The authors note that early epilepsy trials unexpectedly found robust antidepressant effects of VNS, leading to FDA approval of implantable VNS for treatment‐resistant depression. In particular, they report that “VNS has gone on to be FDA approved for depression” following clinical trials showing significant mood improvement. The review concludes that implanted VNS (and emerging non‐invasive VNS) can produce clinically meaningful antidepressant effects in patients with refractory depression
Source: Austelle, C. W., Caldwell, J., Badran, B. W., DeVries, W. H., & George, M. S. (2022). A comprehensive review of vagus nerve stimulation for depression: Efficacy, mechanisms, and future directions. Neuromodulation: Technology at the Neural Interface, 25(3), 345–357. https://doi.org/10.1016/j.neurom.2021.09.015
- Advances in VNS Efficiency and Mechanisms of Action on Cognitive Functions – Wang et al. (2024, Frontiers in Physiology). This systematic review of ~100 studies finds that VNS (especially non‐invasive auricular VNS) enhances cognitive performance and memory. For example, VNS improved attention to facial emotions and enhanced learning and memory tasks (e.g. associative memory, spatial working memory) in both healthy subjects and patient groups. The authors highlight that VNS reliably modulates neuromodulators (acetylcholine, norepinephrine) in brain circuits involved in learning, explaining observed boosts in memory consolidation and executive functions. In clinical contexts (e.g. epilepsy, depression, Alzheimer’s), VNS was associated with improved cognitive outcomes as well.
Source: Wang, Q., Zhang, M., Liu, L., & Sun, Y. (2024). Advances in vagus nerve stimulation efficiency and mechanisms of action on cognitive functions: A systematic review. Frontiers in Physiology, 15, 1173893. https://doi.org/10.3389/fphys.2024.1173893
- Heart Rate Variability in the Prediction of Mortality: A Systematic Review and Meta‐Analysis – Jarczok et al. (2022, Neurosci. Biobehav. Rev.). This meta-analysis (38,008 subjects) shows that lower HRV (vagal tone) predicts higher mortality risk across populations. In other words, individuals with higher resting HRV (reflecting stronger cardiac vagal activity) had significantly lower all‐cause and cardiac mortality. The pooled hazard ratios were consistent: those in the lowest HRV quartile had ~1.5-fold higher mortality than those with higher HRV. These findings underscore that HRV – a standard index of vagal tone – is an important biomarker of cardiovascular and overall health. (Laborde et al. and others have similarly noted that HRV reflects parasympathetic/vagal control linked to emotion regulation and health.
Source: Jarczok, M. N., Koenig, J., Mauss, D., & Thayer, J. F. (2022). Heart rate variability in the prediction of mortality: A systematic review and meta-analysis of prospective cohort studies. Neuroscience & Biobehavioral Reviews, 132, 278–290. https://doi.org/10.1016/j.neubiorev.2021.11.007
- Safety of Transcutaneous Auricular Vagus Nerve Stimulation (taVNS): A Systematic Review and Meta-Analysis – Li et al. (2022, Sci. Rep.). This systematic review/meta‐analysis (177 studies, 6322 subjects) found that taVNS is very safe and well tolerated. The authors report no significant difference in overall adverse‐event rates between active taVNS and sham stimulation. The overall incidence of side effects was extremely low (≈12.8 events per 100,000 stimulation-minutes); the only common complaints were minor (ear pain/pressure, headache, tingling at the electrode site). Crucially, no serious adverse events were causally attributed to taVNS. The authors conclude that taVNS has a “safe and feasible” profile for clinical us.
Source: Li, M., Zhang, J., Liang, W., Sun, W., & Zhou, L. (2022). Safety of transcutaneous auricular vagus nerve stimulation: A systematic review and meta-analysis. Rapports scientifiques, 12, 4981. https://doi.org/10.1038/s41598-022-08927-0



I’ve been blaming stress for years, but this explains why rest never really feels like rest.
Never realized one nerve could affect sleep, digestion, mood, and energy all at once